Long Covid o postumi della Covid-19 – Di Nadia Clementi
Ne parliamo con il prof. Antonio Cascio, ordinario di malattie infettive e tropicali all’università di Palermo

>
I Long COVID o postumi della COVID-19 a lungo termine o sindrome post-COVID-19 sono gli esiti che la Covid-19, in quanto malattia multiorgano, può avere con effetti duraturi su molti apparati del corpo umano.
Diverse statistiche condotte a livello globale hanno portato alla luce tanti casi di persone che, dopo essere guarite dalla Covid-19, hanno affermato di continuare ad avere problemi di salute di vario genere, anche a distanza di tempo.
La maggior parte delle persone che hanno contratto il virus Covid-19 riesce a recuperare completamente entro due mesi.
Alcuni, invece, continuano a presentare disturbi e manifestazioni cliniche per più tempo. Questi strascichi a volte sono così severi da impedire alla persona che ne soffre di ritornare a condurre una vita normale.
Tale condizione, per gli inglesi Long Covid e per noi Sindrome Post Covid-19, indica l'insieme dei disturbi e delle manifestazioni cliniche che persistono dopo l'infezione, rappresentando una specie di continuazione della malattia.
Un vero problema che può portare a conseguenze sanitarie anche piuttosto pesanti.
A tal proposito abbiamo contattato il prof. Antonio Cascio che avevamo già intervistato nello scorso febbraio 2020, in piena pandemia, per conoscere più da vicino il coronavirus (vedi servizio di allora).
Prof. Cascio, è vero che la malattia da Covid-19 lascia pesanti strascichi sull’organismo, il cosiddetto Long-Covid? E, se sì, di che sintomi si tratta?
«Sì, è vero ma fortunatamente non si manifesta in tutte le persone che hanno contratto l’infezione da SARS-CoV-2. Si stima che ne possano essere colpiti circa il 25% delle persone che hanno presentato i sintomi del Covid-19.
«Per essere un po’ più precisi, bisogna specificare che Il Long-COVID (Post-acute COVID-19) comprende:
1) la malattia Covid-19 sintomatica persistente (Subacute/ongoing COVID-19) caratterizzata da segni e sintomi attribuibili al COVID-19 di durata compresa tra 4 e 12 settimane dopo l’evento acuto;
2) la Sindrome post-COVID-19 (Chronic/post-COVID-19) in cui segni e sintomi che si sono sviluppati durante o dopo un’infezione compatibile con il COVID-19, continuano ad essere  presenti per più di 12 settimane dopo l’evento acuto e non spiegabili con diagnosi alternative.
presenti per più di 12 settimane dopo l’evento acuto e non spiegabili con diagnosi alternative.
«I sintomi del Long-Covid sono numerosi ed eterogenei e possono riguardare soggetti di qualunque età e con varia gravità della fase acuta di malattia. In realtà manca una definizione precisa di questa condizione e l’ampio spettro della sintomatologia rende difficile la valutazione epidemiologica. I sintomi possono essere transitori o intermittenti e possono cambiare la loro natura nel tempo, oppure possono essere costanti. In generale si considera che più grave è stata la malattia acuta, maggiore rischia di essere l’entità dei sintomi nel tempo. I sintomi del Long-COVID possono essere suddivisi in due categorie: sintomi sistemici e manifestazioni organo-specifiche.
«Tra i primi vengono annoverati: fatica persistente, stanchezza eccessiva, febbre, debolezza muscolare, dolori diffusi, artromialgie, peggioramento dello stato di salute percepito, anoressia, riduzione dell’appetito, sarcopenia, caduta dei capelli, riduzione della vista, perdita della memoria a breve termine.
«Tra le manifestazioni organo-specifiche ricordiamo: problemi polmonari (dispnea, affanno e tosse persistente), manifestazioni dermatologiche (eritema pernio, rash morbilliforme, eruzioni orticarioidi, alopecia), cardiologiche (aritmie, tachicardia, senso di oppressione toracica), psichiatriche (depressione, ansia, delirio, psicosi etc), neurologiche (disturbi del sonno, dell’attenzione, vertigini, problemi di memoria, cefalea, perdita del gusto e dell’olfatto, neuropatie periferiche), endocrine (diabete mellito), otorinolaringoiatriche (acufeni, otalgia, faringodinia, disfagia, disfonia), ematologiche (tromboembolismo), renali (ematuria e proteinuria), gastrointestinali (nausea, vomito, distensione addominale, dispepsia)»
Questi strascichi dipendono dall’età del soggetto ammalato, dalle patologie preesistenti e dalla gravità della malattia?
«Sembrerebbe che le donne fra i 25 ed i 34 anni soprattutto se obese siano le persone che più frequentemente manifestano la sindrome da post Covid-19.
«La gravità della malattia influisce particolarmente nei riguardi della sintomatologia a carico dei polmoni. In chi ha sofferto gravi ed estese forme di polmonite il parenchima polmonare potrebbe essersi trasformato in parte in tessuto fibrotico cicatriziale non in grado di adempiere correttamente a garantire glia scambi respiratori.»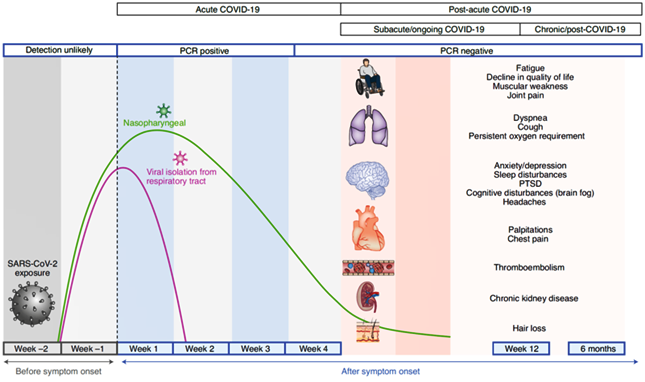
Figura tratta da: Post-acute COVID-19 syndrome. Nat Med. 2021 Apr.
Nel suo reparto avete riscontrato nei pazienti che hanno contratto e superato il Covid delle problematiche persistenti? Se sì, quali?
«Sì, e si è trattato fondamentalmente di persone che hanno avuto forme severe di malattia. Ho ricevuto comunque tante telefonate di persone che lamentano stanchezza, dolori e piccoli disturbi della memoria anche a seguito di forme lievi-moderate della malattia.»
Come viene diagnosticato il Long-Covid?
«La diagnosi di Long-COVID è clinica e si fonda su una storia di COVID-19 e un mancato recupero completo con lo sviluppo di alcuni dei sintomi prima descritti.
«Il Long-COVID deve essere comunque distinto dalla sindrome post-terapia intensiva (Post-Intensive Care Syndrome, PICS), che è caratterizzata da funzionalità polmonare compromessa, debolezza neuromuscolare, disturbi psicologici a lungo termine e ridotta qualità della vita.
«Condizione comune tra le persone con infezioni acute gravi che hanno trascorso molto tempo in terapia intensiva e può coesistere, in alcuni casi, con il Long-COVID.»
Quali sono i fattori di rischio che predispongono al Long Covid?
«Il rischio di sintomi persistenti aumenta con l’aumentare dell’età e dell’indice di massa corporea (obesità), e sembra maggiore, per quanto riguarda gli adulti, nel sesso femminile.
«Gli anziani e le persone con deficit cognitivo o quelli in terapia cronica con i farmaci antipertensivi hanno un rischio aumentato di sviluppare un’encefalopatia post-COVID.
«Il deterioramento cognitivo, cosiddetto annebbiamento cerebrale (brain fog) si manifesta con difficoltà di concentrazione e attenzione, problemi di memoria, difficoltà nelle funzioni esecutive.
«Durante i primi 90 giorni dopo una diagnosi di COVID-19, la probabilità di sviluppare demenza è aumentata e il rischio di demenza è stimato intorno al 2% tra i pazienti con più di 65 anni colpiti da COVID-19.»
Quanto possono durare e con quali sono queste conseguenze?
«La durata è variabile, la maggior parte dei disturbi si esauriscono nel giro di 1-3 mesi potendo comunque in taluni casi persistere per più di 6 mesi.»
Che tipo di controllo è previsto per il pazienti che sono stati colpiti in maniera grave da covid?
«Nelle maggior parte delle Regioni Italiane sono stati o si stanno mettendo a punto percorsi specifici. Sicuramente i pazienti che hanno sofferto delle forme più gravi dovranno seguire uno stretto follow-up pneumologico.»

Quali strategie sono state attivate a supporto?
«Ad oggi, le strategie variano da Regione a Regione e nelle rispettive Aziende sanitarie.
In breve tempo, la gestione delle persone con Long-COVID dovrà comunque essere multidisciplinare per dare risposta alle diverse manifestazioni cliniche, funzionali, cognitive, psicologiche e nutrizionali. Il percorso dovrà essere personalizzato, modulato e adattato tenendo conto della varietà delle condizioni che si presentano nel singolo paziente.
«Il team multidisciplinare dovrebbe essere guidato da un medico con competenze ed esperienza in tema di COVID-19 (pneumologo, infettivologo, internista), e dovrebbe avvalersi di un supporto specialistico appropriato, e seguire percorsi locali che prevedano l’integrazione di assistenza primaria e specialistica, servizi di riabilitazione multidisciplinare e ospedalieri.»
Cosa le ha insegnato l’esperienza di quasi due anni di Covid-19?
«Ha rafforzato il concetto che le malattie infettive esistono, continueranno ad esistere e nuove pandemie potrebbero insorgere nei prossimi anni. Fondamentale sarà la preparedness la preparazione non solo teorica, ma anche pratica accompagnata da esercitazioni da esser fatte a tutti i livelli.
«Sarà necessario un coordinamento lucido che possa giovarsi di sistemi informatici avanzati e soprattutto di una migliore integrazione fra medicina territoriale ed ospedaliera.
«Sarà fondamentale l’adozione al più presto in tutto il territorio nazionale del Fascicolo Sanitario Elettronico, grazie a tale strumento il cittadino può tracciare e consultare tutta la storia della propria vita sanitaria, condividendola con i professionisti sanitari per garantire un servizio più efficace ed efficiente.»
La vaccinazione aiuta a curare il Long Covid?
«No, ma lo previene. Chi non si ammala di Covid-19 molto difficilmente avrà il Long-Covid; chi non si infetta col SARS-CoV-2 non avrà mai il Long-Covid.»
Alcune persone lamentano conseguenze dopo la vaccinazione, è suggestione oppure in alcuni pazienti si possono presentare dei sintomi paragonabili al Post-covid, stanchezza etc.
«Gli effetti collaterali e gli eventi avversi a seguito delle vaccinazioni e nella fattispecie a seguito della vaccinazione contro il Covid-19 esistono e per lo più si tratta di sintomi locali che durano 1-2 giorni che nulla hanno a che fare con il long-covid. In rari casi qualche similitudine potrebbe essere trovata, ma non ci sono evidenze scientifiche in tal senso.»
Cosa vi sentite di dire al popolo dei No-vax e anche a quelli che non si professano No-Vax ma diffidano di questo vaccino?
«Nessun farmaco e nessun vaccino è privo di effetti collaterali o eventi avversi. I vaccini hanno però rappresentato e rappresentano l’unica reale strategia per fronteggiare l’attuale pandemia.
«I vaccini per il Covid-19 sono stati sperimentati in fretta, ma non con superficialità e sono sufficientemente sicuri per tutte le classi di età per i quali sono stati approvati.
«Le persone dovrebbero fidarsi di tutti i medici che si sono vaccinati, hanno fatto vaccinare figli, moglie in gravidanza ed in allattamento e parenti anziani.
«Se noi medici e scienziati avessimo avuto qualche dubbio non ci saremmo vaccinati!»
Nadia Clementi - [email protected]
Prof. Antonio Cascio - [email protected]
Ordinario di Malattie Infettive e Tropicali (MED/17)
Direttore UOC Malattie Infettive e Tropicali
AOU Policlinico «P. Giaccone» – Università di Palermo
Via del Vespro 129, 90127 Palermo
Tel 091 23890632 - Cell 338 9912198










































